El colesterol y las dietas bajas en carbohidratos
Sigue leyendo para saber qué es el colesterol, cómo lo usa el cuerpo, por qué las dietas bajas en carbohidratos y cetogénicas pueden cambiar los niveles de colesterol en sangre y si debería preocuparnos que el colesterol aumente al llevar un estilo de vida keto o bajo en carbohidratos.
En esta guía intentamos resumir lo que se sabe sobre el tema. Está dirigida a adultos con interés por el colesterol y la salud, especialmente si llevan una dieta baja en carbohidratos. Consulta con tu médico cualquier cambio de hábitos. Descargo completo
Para más datos e investigaciones relevantes sobre temas relacionados, puedes consultar nuestras guías sobre las grasas saludables, el colesterol y la restricción calórica para bajar de peso.
Fundamentos: ¿Qué es el colesterol?
El colesterol es una sustancia cerosa esencial para la vida de todos los animales, incluidos los seres humanos.2 El colesterol se encuentra en prácticamente todas las células del cuerpo y es necesario para diversas funciones corporales, entre ellas, las siguientes:
- Integridad celular: El colesterol es una parte esencial de todas las membranas celulares del cuerpo, es necesario para mantener la estructura y la fluidez celular.
- Síntesis de hormonas: El colesterol es necesario para producir estrógeno, testosterona, cortisol y otras hormonas, como la vitamina D3.
- Creación de ácidos biliares: El hígado convierte el colesterol en ácidos biliares que ayudan a absorber las grasas y las vitaminas esenciales liposolubles A, D, E y K.
- Síntesis de mielina: Las vainas de mielina que rodean y protegen las células nerviosas contienen una gran cantidad de colesterol.3
El cuerpo produce la mayor parte del colesterol presente en el torrente sanguíneo, principalmente en el hígado.
El colesterol alimentario —que se encuentra en alimentos de origen animal, como huevos, mariscos, queso y vísceras— representa una porción más pequeña de la reserva de colesterol en sangre.
A diferencia de la grasa, que contiene nueve calorías por cada gramo, el colesterol no tiene ninguna. Debido a que se encuentra en cantidades muy pequeñas en los alimentos, se mide en miligramos en lugar de gramos. La mayoría de las carnes ricas en grasa y productos lácteos enteros contienen solo un poco de colesterol, mientras que algunos mariscos y vísceras tienen un alto contenido de colesterol a pesar de ser bajos en grasa.
Después de años escuchando el consejo de desechar las yemas de los huevos y comer solo las claras, ahora sabemos que comer alimentos ricos en colesterol no influye mucho en los valores de colesterol en sangre. De hecho, cuando la gente consume más colesterol proveniente de los alimentos, el hígado suele producir menos, por lo que el colesterol en sangre se mantiene estable.4
¿Cómo se transporta el colesterol por el cuerpo?
El colesterol se absorbe en el tubo digestivo o se sintetiza en el hígado y circula a lo largo del torrente sanguíneo, donde las células pueden usarlo según sus necesidades. Luego regresa al hígado para ser convertido en ácidos biliares o usarse para otros fines.
Cabe señalar que el colesterol no se desplaza por el torrente sanguíneo por sí solo. Como es una sustancia hidrófoba (repelente al agua), debe empaquetarse dentro de lipoproteínas para poder desplazarse por el torrente sanguíneo.
Imagina que las lipoproteínas son las barcas necesarias para transportar el colesterol de forma segura por el torrente sanguíneo. Cuando hablamos de niveles de colesterol en sangre, nos referimos a la cantidad de colesterol presente en las distintas partículas de lipoproteínas (como si fueran los pasajeros dentro de las barcas).
Además del colesterol, las partículas de lipoproteínas también contienen proteínas especiales llamadas apolipoproteínas, triglicéridos y otros compuestos.
- El colesterol empaquetado en las lipoproteínas que contienen apolipoproteína B se conoce como colesterol LDL (lipoproteínas de baja densidad) o LDL-C (en esta guía lo denominamos colesterol LDL, ya que es el término más común).5
- El colesterol empaquetado en lipoproteínas que contienen apolipoproteína A se conoce como colesterol HDL (lipoproteínas de alta densidad) o HDL-C (en esta guía lo denominamos colesterol HDL, ya que es el término más común).
A pesar de lo que todos hemos escuchado, en realidad no hay un colesterol “bueno” y otro “malo”: solo hay un tipo de colesterol. Los valores de colesterol LDL y HDL hacen referencia a la cantidad de colesterol que se transporta en las partículas de lipoproteínas HDL y LDL. De hecho, el mismo colesterol se transporta de forma continua entre estos y otros tipos de lipoproteínas a medida que se desplazan por el torrente sanguíneo.
A menudo, se dice que el colesterol LDL es “malo” porque unos valores altos se han relacionado con un mayor riesgo de cardiopatías. Por el contrario, se denomina frecuentemente al colesterol HDL como “bueno”, ya que unos niveles bajos se relacionan con un mayor riesgo de cardiopatías. Además, una de las funciones principales del colesterol HDL es transportar el colesterol de vuelta al hígado para usarlo si se necesita o eliminarlo del cuerpo.
Sin embargo, es un modo demasiado simplista de ver el colesterol LDL y HDL, y pasa por alto que el colesterol LDL probablemente tiene funciones beneficiosas e importantes. Por ejemplo, existen estudios que parecen indicar que el colesterol LDL es importante para la función inmune y la respuesta a lesiones, entre otras funciones.6
Además, esta idea tan simple da por hecho que todo el colesterol LDL es igual, algo que creemos que no es cierto, especialmente si se tienen en cuenta las enfermedades metabólicas y cómo influyen en el colesterol LDL.7
Así que el colesterol LDL y el HDL no son “malos” ni “buenos” de forma inherente, sino que pueden tener funciones beneficiosas y perjudiciales en el cuerpo según la situación específica.
¿Qué es un nivel “normal” de colesterol?
Los niveles recomendados de colesterol varían ligeramente según el país y el organismo de salud. El sitio web de los Institutos Nacionales de la Salud de EE.UU. recomienda los siguientes valores óptimos de colesterol y triglicéridos medidos después de un ayuno de 9 a 12 horas para las personas con un riesgo bajo de cardiopatía.
- Colesterol total: < 200 mg/dL (5,2 mmol/L)
- Colesterol LDL: < 100 mg/dL (2,6 mmol/L)
- Colesterol HDL: > 40 mg/dL (1,0 mmol/L) para los hombres, > 50 mg/dL (1.3 mmol/L) para las mujeres
- Triglicéridos: < 150 mg/dL (1,7 mmol/L)
Unos niveles de colesterol LDL mayores de 160 mg/dL (4,1 mmol/L) se consideran altos, y niveles de 190 mg/dL (4,9 mmol/L) y superiores se consideran muy altos.
Existen muchos factores que pueden afectar al colesterol en sangre, tales como la genética, los cambios hormonales, las lesiones y ciertas afecciones de salud. Por ejemplo, las personas con hipotiroidismo no tratado a menudo tienen un colesterol elevado.
La alimentación también puede influir en los niveles de colesterol, a veces de forma significativa.8
Sin embargo, algunas personas podrían decir que debido a que estos límites están basados en estudios epidemiológicos, es probable que no se puedan aplicar de la misma forma a todas las personas sin tener en cuenta su salud metabólica y salud en general. Por ejemplo, existen datos que muestran que las personas con niveles bajos de colesterol LDL pueden sufrir ataques cardíacos, y las personas con niveles altos de colesterol LDL pueden vivir una vida larga.9
Lo que queremos decir es que los niveles de colesterol LDL deben entenderse como una variable para evaluar el riesgo cardiovascular, teniendo en cuenta también el estado metabólico de la persona y otros factores de riesgo para ajustar la valoración de riesgo por arriba o por abajo.
¿Cómo afecta la dieta cetogénica o baja en carbohidratos al colesterol?
El colesterol en sangre aumenta muy poco o nada en la mayoría de las personas que siguen dietas keto o bajas en carbohidratos. Algunas incluso observan una reducción del colesterol LDL tras empezar una dieta baja en carbohidratos. No obstante, otras tienen un aumento de los niveles de colesterol, tanto del LDL como del HDL.10
El aumento del colesterol al llevar una alimentación keto o baja en carbohidratos puede estar relacionado con la pérdida de peso. Aunque los niveles de colesterol suelen caer durante los primeros 2-3 meses de pérdidas grandes de peso, después puede haber un aumento del colesterol que persiste hasta que el peso se estabiliza. Una vez la pérdida de peso se detiene, los niveles de colesterol suelen bajar de nuevo.11
Por eso puede tener sentido esperar unos meses a que el peso se estabilice antes de valorar los niveles de colesterol.
Se calcula que en el 5-25 % de las personas (hayan bajado o no de peso) el colesterol LDL aumenta significativamente como reacción a una dieta muy baja en carbohidratos, a veces hasta en un 200 % o más. Muchas de estas personas parecen pertenecer a un grupo al que Dave Feldman en Cholesterol Code (Código del colesterol) denomina hiperrespondedores de masa magra.12 Estas personas, que suelen estar sanas, a veces se sorprenden al descubrir que su colesterol LDL se ha disparado por encima de 200 mg/dL (5,2 mmol/L) tras seguir una dieta keto.
Somos conscientes de que citar datos de un blog no se ajusta al estándar científico más alto. Desafortunadamente, no hay literatura médica en este campo, por lo que hemos decidido presentar los datos existentes. Sabemos que el trabajo de Dave Feldman no ha pasado por el mismo nivel de escrutinio por parte de la comunidad científica que los artículos publicados en revistas científicas.
La teoría de Feldman sobre los hiperrespondedores de masa magra se basa en investigaciones que ha llevado a cabo en sí mismo y en datos que ha obtenido de cientos de otras personas que comen bajo en carbohidratos y han realizado experimentos similares.
Feldman afirma que debido a que estas personas tienen mayores demandas de energía, menores reservas de grasa corporal y menos glucógeno, el hígado aumenta la producción de partículas de lipoproteínas para poder llevar los triglicéridos (grasa) a las células y usarlos como energía. Ya que el colesterol se desplaza junto con los triglicéridos, los niveles de colesterol en sangre aumentan a medida que el hígado bombea más lipoproteínas para satisfacer la demanda de energía del cuerpo.
Hasta la fecha, en el ámbito de la lipidología no se respalda la teoría de Dave, ni realmente ninguna otra. No obstante, existen otras posibles explicaciones.
Una teoría distinta se basa en que el proceso de producción de cetonas requiere un compuesto llamado acetil-CoA, que es un precursor del colesterol. En teoría, una cantidad mayor de acetil-CoA en circulación podría aumentar la síntesis de colesterol.
Una tercera teoría es que consumir más grasas saturadas aumenta la absorción de colesterol, mientras que tener niveles bajos de insulina disminuye la actividad de los receptores de colesterol LDL. La combinación de ambos factores podría aumentar la concentración de colesterol LDL circulante de forma significativa.
La síntesis y la absorción del colesterol son mecanismos complejos influidos por la alimentación, los genes y otros factores. Por lo tanto, no resulta sorprendente que solo una parte de las personas que siguen una dieta baja en carbohidratos experimenten cambios significativos en los niveles de colesterol en sangre, y esta podría ser la razón por la que seguimos sin entender el mecanismo exacto.
¿Debería preocuparnos que el colesterol aumente con una alimentación baja en carbohidratos?
Esta es una nueva área de investigación sobre la que hay mucho debate y dudas.
Los expertos tradicionales en el campo de los lípidos y las cardiopatías ven con preocupación que el colesterol LDL esté elevado, ya que generalmente indica que hay una alta concentración de partículas LDL (LDL-p) circulando por el torrente sanguíneo.
Se ha descubierto que existe una asociación entre un exceso de partículas de colesterol LDL y la aparición de aterosclerosis, la causa subyacente de las cardiopatías. En el caso de la aterosclerosis, se sabe que las partículas LDL terminan en las paredes arteriales dañadas, y están vinculadas a una respuesta inflamatoria. Con el tiempo, el colesterol, el calcio, los glóbulos blancos y otras sustancias se acumulan en ese lugar y forman una placa. Muchos, si no la mayoría de los ataques cardíacos y accidentes cerebrovasculares, están causados por la rotura de una placa y la formación de un coágulo que bloquea el flujo sanguíneo arterial.
Se cree que el tiempo que las arterias están expuestas a niveles altos de partículas de LDL es de importancia para el desarrollo de la aterosclerosis. Generalmente, las partículas LDL más pequeñas pasan más tiempo en el torrente sanguíneo que las partículas más grandes, por lo que es más fácil que se oxiden y se incorporen a la placa.13 Además, las personas con una gran cantidad de partículas pequeñas de colesterol LDL suelen tener un colesterol HDL bajo y triglicéridos altos, marcadores que indican resistencia a la insulina y un mayor riesgo de enfermedades cardiovasculares.
Aunque las partículas pequeñas de LDL pueden ser especialmente problemáticas, algunos estudios a gran escala también han descubierto una relación entre concentraciones altas de partículas grandes de LDL y cardiopatías (aunque estos estudios no realizaron ajustes respecto a la salud metabólica ni a la resistencia a la insulina).14
A pesar de estas asociaciones entre concentraciones altas de partículas de colesterol LDL y las cardiopatías, las investigaciones han mostrado reiteradamente que las dietas keto ayudan a reducir muchos factores de riesgo de cardiopatías en personas con diabetes y otras afecciones relacionadas con la resistencia a la insulina.15 Es cierto que no son investigaciones de resultados de salud que muestren una reducción de los ataques al corazón, pero no existen estudios así que prueben ni una cosa ni la otra. Aun así, la reducción de los factores de riesgo hace pensar que a la larga será posible demostrar tales resultados beneficiosos.
Por ejemplo, un estudio del 2009 que comparó una dieta baja en grasas con una muy baja en carbohidratos en personas con síndrome metabólico descubrió que la dieta muy baja en carbohidratos fue más eficaz para reducir numerosos indicadores de salud cardiovascular, entre ellos los siguientes:16
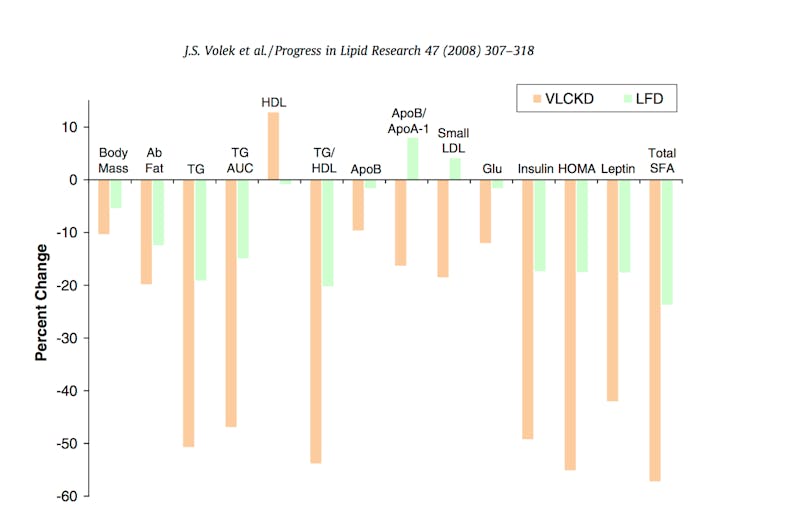
- Disminución de la grasa corporal y la grasa abdominal
- Disminución de los triglicéridos
- Aumento del colesterol HDL
- Disminución de las partículas pequeñas de LDL
- Niveles más bajos de glucosa en sangre
- Niveles más bajos de insulina
- Aumento de la sensibilidad a la insulina
Asimismo, un estudio no aleatorizado mostró que una dieta cetogénica redujo el porcentaje de partículas LDL más pequeñas y aumentó las partículas LDL más grandes. El estudio también mostró que no hubo un aumento significativo de ateroesclerosis en la arteria carótida tras dos años, incluso en los hiperrespondedores.17
El hecho de que tantos factores de riesgo permanezcan estables o mejoren con la restricción de carbohidratos —incluso si aumentan los niveles de colesterol LDL— demuestra la importancia de no juzgar los valores de forma aislada, pues puede ser mejor tomar en cuenta el cuerpo como un sistema completo.
No obstante, el Dr. Dayspring, prominente lipidólogo y activo educador sobre los lípidos, pide prudencia. En su artículo “Lipidólicos anónimos, caso 291: ¿Perder peso puede empeorar los lípidos?”, afirma lo siguiente:
“Los partidarios de las dietas bajas en carbohidratos dicen que no hay ningún estudio que demuestre daños debidos a una cantidad alta de partículas LDL y colesterol LDL en los pacientes que han eliminado o reducido drásticamente la resistencia a la insulina y los marcadores inflamatorios gracias a una dieta baja en carbohidratos. Eso es cierto, pero lo que quieren ignorar es que no hay datos en ninguna parte que demuestren que son una excepción”.
Sin embargo, muchos partidarios de la dieta baja en carbohidratos replican que ninguno de los estudios que muestran una conexión entre el aumento del colesterol LDL y las cardiopatías se realizó en personas que siguieran dietas cetogénicas o bajas en carbohidratos.
Dave Feldman está tratando de recopilar la mayor cantidad de datos posible sobre las personas que han tenido esta experiencia para, con el tiempo, poder proporcionar información valiosa. Si eres un hiperrespondedor y te gustaría ser parte de esta investigación en curso, comunícate con él comentando en una de sus publicaciones en www.cholesterolcode.com.
Por ahora, ya que no hay estudios formales que hayan analizado esta respuesta, no tenemos la capacidad de predecir lo que sucederá a largo plazo a las personas a las que les sube mucho el colesterol LDL al seguir una dieta baja en carbohidratos.
Cinco maneras de reducir el colesterol LDL comiendo keto o bajo en carbohidratos
¿Tus niveles de colesterol han aumentado al seguir una alimentación baja en carbos? ¿Temes que vayas a tener que abandonar esta alimentación y sus posibles beneficios?
Aquí tienes cinco maneras de reducir los niveles de colesterol total y LDL mientras mantienes un estilo de vida keto o bajo en carbohidratos. Considera darles una oportunidad de acuerdo al siguiente orden:
1. Evita el café a prueba de balas
El café antibalas o café a prueba de balas es café con mantequilla, aceite de coco o aceite MCT. No bebas cantidades importantes de grasa cuando no tengas hambre. A veces, solo este cambio es suficiente para normalizar los niveles elevados de colesterol.18
2. Come solo cuando tengas hambre
Come solo cuando tengas hambre y piensa en la posibilidad de incorporar el ayuno intermitente. Aunque la mayoría de las investigaciones sobre el ayuno intermitente y la reducción del colesterol LDL provienen de estudios observacionales de poca calidad realizados durante el Ramadán, un reciente estudio piloto sobre la alimentación con restricción de tiempo mostró una reducción significativa del colesterol LDL.19 Si bien son necesarios más datos, es una intervención prometedora.
3. Come alimentos más altos en grasas insaturadas que en grasas saturadas
Los alimentos que tienen más grasas insaturadas son el aceite de oliva, el pescado graso y los aguacates. Substituir las fuentes de grasas saturadas por estos alimentos puede ser suficiente para reducir el colesterol LDL.
No obstante, recuerda que muchos aceites insaturados son muy procesados. Al igual que con los alimentos, recomendamos centrarse en los aceites menos procesados, como el de oliva, el de macadamia y el de aguacate.
4. Come alimentos keto que reduzcan el colesterol LDL
Estos alimentos vegetales bajos en carbohidratos pueden ayudar a reducir ligeramente los niveles de colesterol:
















- Aguacates: Un análisis de diez estudios descubrió que comer aguacates de forma regular causa una disminución significativa del colesterol LDL.20
- Verduras de hoja verde: Las verduras de hoja verde y las verduras crucíferas se unen a los ácidos biliares, que se excretan como desechos en lugar de reabsorberse en el intestino, lo que provoca que el colesterol sanguíneo sea ligeramente más bajo. Para maximizar este efecto es recomendable preparar las verduras al vapor en lugar de comerlas crudas.21
- Cacao y chocolate negro: Además de reducir el colesterol LDL, el cacao y el chocolate negro pueden ayudar a proteger el LDL de la oxidación o el daño.22 Para evitar un consumo innecesario de azúcar, quizá sea interesante escoger chocolate que contenga al menos un 85 % de cacao.
- Frutos secos y semillas: Los frutos secos y las semillas son ricos en fibra y grasas monoinsaturadas, las cuales pueden ayudar a reducir el colesterol. Un análisis de 25 estudios descubrió que comer dos porciones de frutos secos al día reduce el colesterol LDL en un promedio de un 7 %.23
5. Come más carbohidratos
Por último, si los pasos del 1 al 4 no son suficientes: considera si realmente necesitas seguir una dieta cetogénica estricta por razones de salud.
Si una dieta más moderada o liberal (por ejemplo, de 50 a 100 gramos de carbohidratos al día) te puede seguir viniendo bien, también es probable que el colesterol disminuya. Tan solo tienes que escoger buenas fuentes de carbohidratos no procesados (por ejemplo, evitar la harina de trigo o el azúcar refinado).
Extra: vitamina K2
Esto aún es una conjetura y no existe ninguna evidencia de buena calidad, pero asegurarse de comer suficientes alimentos que contengan vitamina K2 podría ayudar a reducir el riesgo de aterosclerosis.
La vitamina K existe en dos formas: K1 y K2. La vitamina K1 se encuentra en las plantas y está implicada en la coagulación de la sangre. Por otro lado, la vitamina K2 se encuentra principalmente en los productos de origen animal.
Todavía no hay pruebas definitivas, pero consumir una cantidad adecuada de vitamina K2 podría ayudar a proteger la salud del corazón al mantener el calcio en los huesos y fuera de las arterias.24Las mejores fuentes de vitamina K2 son el hígado, los huevos, los productos lácteos de animales alimentados con pasto y el pollo.
Pruebas avanzadas
Como mencionamos antes, a veces el aumento del colesterol LDL puede ser temporal, sobre todo al bajar de peso. Sin embargo, si el tuyo sigue siendo muy alto y, especialmente, si tienes factores de riesgo adicionales (antecedentes familiares de cardiopatías, ciertos marcadores genéticos, diabetes o tabaquismo), puede ser interesante llevar a cabo pruebas avanzadas. Estas pruebas avanzadas te darán una idea más clara de tu perfil de riesgo y estado de salud que simplemente los niveles de colesterol en sangre:
- Espectroscopía de resonancia magnética: proporciona información detallada sobre la cantidad y el tamaño de las partículas de colesterol LDL y HDL, junto con un puntaje de resistencia a la insulina que refleja el riesgo de padecer diabetes.
- Escáner CAC (calcio en las arterias coronarias): mide la acumulación de calcio en las arterias para identificar signos tempranos de enfermedad cardíaca.
- Prueba de grosor de la íntima-media carotídea (CIMT): mide el grosor de la capa interna de la arteria carótida para detectar aterosclerosis.
Recomendaciones para leer
Artículos
¿El colesterol causa cardiopatías? Un nuevo estudio dice que no
Negacionistas del colesterol o traficantes de estatinas: ¿hay término medio?
/ Franziska Spritzler, dietista
¡Haz una prueba GRATIS de 7 días!
Obtén acceso directo a planes de comida personalizados, con recetas fáciles y deliciosas. Además, aprende cómo mejorar tu salud con contenido educativo exclusivo. ¡Comienza una alimentación más sana con esta prueba gratuita!
Únete ahora
Videos sobre colesterol
- SOLO PARA MIEMBROS
![Keto y Colesterol, con la Dra. Máxima Mendez]()

Comentarios
El colesterol y las dietas bajas en carbohidratos - la evidencia
Franziska Spritzler, dietista titulada ha redactado esta guía, que fue actualizada por última vez el junio 19, 2025. La revisión médica corrió a cargo de Dr. Michael Tamber y Dra. Maria Eugenia Lima (Dra Maru).
La guía contiene referencias científicas específicas a lo largo del texto en forma de notas. Puedes hacer clic en los enlaces para leer los estudios científicos revisados por expertos. Asimismo, en algunos estudios hemos añadido una calificación de la solidez de la evidencia con un enlace a nuestra política sobre evidencia científica. Nuestras guías avaladas por la ciencia se actualizan al menos una vez al año para reflejar las últimas referencias a los estudios científicos publicados sobre el tema en cuestión.
Todas nuestras guías sobre salud avaladas por la ciencia han sido escritas por médicos que son expertos en el tema. Para evitar sesgos no mostramos publicidad ni vendemos productos. Tampoco aceptamos dinero de empresas del sector, sino que nos financian las personas a través de una suscripción opcional. La mayoría del contenido de Diet Doctor es y será siempre gratuito.
Si lo deseas, puedes leer más sobre nuestra política de guías avaladas por la ciencia, controversias nutricionales, nuestro equipo editorial y nuestro consejo de profesionales médicos (los dos últimos enlaces están en inglés).
Si tienes alguna pregunta o si encuentras alguna inconsistencia en el contenido de esta guía, escribe un correo a maria.colell@dietdoctor.com.
Descargo de responsabilidad: esta guía ha sido traducida del inglés al español. En caso de discrepancias entre la versión en inglés y la versión en español, prevalecerá la versión original en inglés.
La comunidad médica admite que el colesterol está asociado con un mayor riesgo cardiovascular. El estudio Framingham es un ejemplo de los estudios observacionales que muestran tal efecto.
Annals of Internal Medicine 1971: Colesterol sérico, lipoproteínas y el riesgo de enfermedad coronaria (artículo en inglés) [estudio observacional; evidencia débil]
Aunque no cuestionamos la confiabilidad de estos datos, sí cuestionamos que puedan ser aplicables de la misma forma a todos los grupos. Existen una serie de estudios que cuestionan el vínculo entre el colesterol alto y el riesgo cardiovascular, aunque no estudian de forma específica a las personas que llevan un estilo de vida bajo en carbohidratos. En Diet Doctor tratamos de saber si está información es aplicable para las personas que comen bajo en carbohidratos.
BMJ Open 2016: Ausencia de asociación o asociación inversa entre el colesterol de lipoproteínas de baja densidad y la mortalidad en ancianos: una revisión sistemática (artículo en inglés) [metanálisis de estudios observacionales; evidencia débil]
Además, este estudio no mostró una correlación entre la calcificación coronaria y los niveles de colesterol en mujeres.
Journal of the American College of Cardiology 2001: Tomografía de haz de electrones y pautas del programa de educación nacional de colesterol en mujeres asintomáticas (artículo en inglés) [estudio observacional; evidencia débil]
Y otro estudio de pacientes con un LDL bajo y hospitalizadas con ataques cardíacos mostró que tenían una probabilidad más alta de morir en 3 años.
Cardiology Journal 2009: Un ingreso hospitalario con un nivel bajo de colesterol LDL está asociado con un aumento de la mortalidad por todas las causas a 3 años en pacientes con infarto de miocardio con elevación del segmento ST (artículo en inglés) [estudio observacional; evidencia débil]
↩Hindawi 2012: Colesterol: su regulación y su papel en los trastornos del sistema nervioso central (artículo en inglés) [revisión no sistemática; evidencia sin clasificar]
Nature Neuroscience 2005: Es imprescindible un nivel alto de colesterol para el crecimiento de la membrana de mielina (artículo en inglés) [estudio con ratones; evidencia muy débil] ↩
Arteriosclerosis, Thrombosis, and Vascular Biology 1996: El consumo de colesterol inhibe la síntesis de colesterol en el cuerpo según se determinó con incorporación de deuterio y los niveles de ácido mevalónico en la orina. (artículo en inglés) [estudio aleatorizado; evidencia moderada] ↩
Las partículas de lipoproteínas de muy baja densidad (VLDL) y de lipoproteínas de densidad intermedia (ILD) también contienen apolipoproteína B y son precursoras de las partículas LDL. ↩
Nature Reviews of Immunology 2015: Colesterol, inflamación e inmunidad innata (artículo en inglés) [revisión no sistemática; evidencia sin clasificar]
Infection and Immunity 1995: Importancia de las lipoproteínas en circulación para la protección de la toxicidad causada por endotoxinas (artículo en inglés) [estudio con ratas; evidencia muy débil] ↩
Current Vascular Pharmacology: Resistencia a la insulina, partículas pequeñas de LDL y riesgo de cardiopatías ateroescleróticas (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Dave Feldman de cholesterolcode.com ha llevado a cabo numerosos experimentos personales en los que muestra que simplemente cambiar su alimentación puede alterar sus niveles de colesterol en más de 100 puntos. En su sitio web y en su grupo de Facebook hay cientos de ejemplos de otras personas que han hecho lo mismo. Aunque está lejos de ser un estudio científico, parece indicar que la alimentación puede afectar a los niveles de colesterol mucho más de lo que la mayoría de los médicos creen. ↩
American Heart Journal 2009: Niveles lipídicos en pacientes hospitalizados con arteriopatía coronaria: un análisis de 136.905 hospitalizaciones en Get With The Guidelines (Entendiendo las Directrices) (artículo en inglés) [estudio observacional; evidencia débil]
BMJ Open 2016: Ausencia de asociación o asociación inversa entre el colesterol de lipoproteínas de baja densidad y mortalidad en ancianos: una revisión sistemática (artículo en inglés) [metanálisis de estudios observacionales; evidencia débil]
↩Cardiovascular Diabetology 2018: Respuestas del factor de riesgo cardiovascular a un modelo de tratamiento de la diabetes tipo 2 con cetosis nutricional inducida por una restricción de carbohidratos sostenida durante un año: un estudio controlado, no aleatorizado y en abierto. (artículo en inglés) [estudio no aleatorizado; evidencia débil]
Nutrition in Clinical Practice: Revisión de una dieta baja en carbohidratos: cambiando el paradigma (artículo en inglés) [revisión no sistemática; evidencia sin clasificar]
Nutrition Reviews: Efectos de las dietas con restricción de carbohidratos en los niveles de colesterol de lipoproteínas de baja densidad en adultos con sobrepeso y obesidad: una revisión sistemática y metanálisis (artículo en inglés) [revisión sistemática de estudios aleatorizados; evidencia sólida]
British Journal of Nutrition: Efectos de las dietas bajas en carbohidratos en comparación con las dietas bajas en grasas en el peso corporal y los factores de riesgo cardiovascular: un metanálisis de estudios aleatorizados controlados (artículo en inglés) [evidencia sólida]
↩The American Journal of Clinical Nutrition 1991: Hipercolesterolemia pasajera debida a una pérdida significativa de peso (artículo en inglés) [estudio no aleatorizado; evidencia débil]
Journal of the American College of Nutrition 1983: Efecto de la reducción del peso en los lípidos circulantes; una integración de los posibles mecanismos (artículo en inglés) [estudio observacional; evidencia débil]
Journal of Nutrition 1960: Colesterol sérico en la inanición aguda: un informe de 20 casos (artículo en inglés) [estudio no aleatorizado; evidencia débil]
↩Aunque Dave Feldman no es médico ni científico, es un ingeniero con afición por la autoexperimentación. Con estos experimentos ha mostrado cómo puede cambiar de forma drástica su nivel de colesterol LDL en unos pocos días o semanas simplemente cambiando su alimentación. ↩
Current vascular pharmacology 2014: Resistencia a la insulina, partículas pequeñas de LDL y riesgo de cardiopatías ateroescleróticas (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Atherosclerosis 2007: Asociación entre subclases de partículas de colesterol LDL, tamaño de partículas de colesterol LDL y aterosclerosis carotídea en el estudio multiétnico de la aterosclerosis (MESA, por sus siglas en inglés) (artículo en inglés) [estudio observacional con cociente de riesgos < 2; evidencia muy débil]
European Heart Journal 2015: Asociación entre el diámetro de las partículas de lipoproteínas de baja densidad y mortalidad: estudio sobre el riesgo y la salud cardiovascular de Ludwigshafen (artículo en inglés) [estudio observacional con cociente de riesgos < 2; evidencia muy débil] ↩
British Journal of Nutrition 2016: Efectos de las dietas bajas en carbohidratos en comparación con las dietas bajas en grasas en el peso corporal y los factores de riesgo cardiovascular: un metanálisis de estudios aleatorios controlados (artículo en inglés) [evidencia sólida]
Nutrition Reviews: Efectos de las dietas con restricción de carbohidratos en los niveles de colesterol de lipoproteínas de baja densidad en adultos con sobrepeso y obesidad: una revisión sistemática y metanálisis (artículo en inglés) [evidencia sólida] ↩
Lipids 2009: La restricción de carbohidratos tiene un efecto más favorable para tratar el síndrome metabólico que una dieta baja en grasas (artículo en inglés) [estudio aleatorizado; evidencia moderada] ↩
Cardiovascular Diabetology 2020: Efecto de un estudio de 2 años de la cetosis nutricional en los índices de riesgo de enfermedad cardiovascular en pacientes con diabetes tipo 2
(artículo en inglés) [estudio no aleatorizado; evidencia débil] ↩Basado en experiencias clínicas y reportes anecdóticos. [evidencia débil] ↩
Clinical Nutrition ESPEN 2018: Efecto del ayuno intermitente en el perfil lipídico: valoración asociada con la alimentación y pérdida de peso (artículo en inglés)[revisión no sistemática; evidencia sin clasificar]
Cell Metabolism 2019: Una alimentación con una restricción de tiempo de 10 horas reduce el peso, la presión arterial y los lípidos aterogénicos en los pacientes con síndrome metabólico (artículo en inglés) (artículo en inglés) [estudio no controlado; evidencia débil]
↩Journal of Clinical Lipidology 2016: Efecto de las dietas enriquecidas con aguacates en las lipoproteínas plasmáticas: metanálisis (artículo en inglés) [revisión sistemática de estudios aleatorizados controlados; evidencia sólida] ↩
Nutrition research (New York, N.Y.) 2008: La cocción al vapor mejora significativamente la unión in vitro de la col rizada, la berza común, las hojas de mostaza, el brócoli, el pimiento verde y el repollo a los ácidos biliares. (artículo en inglés) [estudio mecanicista; evidencia sin clasificar] ↩
American Institute of Nutrition 2007: Las concentraciones de colesterol LDL y HDL y de LDL oxidado en plasma se alteran en seres humanos normo e hipercolesterolémicos después del consumo de distintos niveles de cacao en polvo. (artículo en inglés) [estudio controlado aleatorizado; evidencia moderada]
British Journal of Nutrition 2015: La ingesta de flavonoides de cacao mejora la función endotelial y la puntuación de riesgo de Framingham en hombres y mujeres sanos: un estudio doble ciego, aleatorizado y controlado: estudio de salud de Flaviola (artículo en inglés)[estudio aleatorizado controlado; evidencia moderada] ↩
Archives of Internal Medicine 2010: Consumo de frutos secos y niveles de lípidos en sangre: un análisis conjunto de 25 estudios de intervención (artículo en inglés) [evidencia sólida] ↩
Zeitschrift für Kardiologie 2001: Rol de la vitamina K y de las proteínas dependientes de la vitamina K en las calcificaciones vasculares (artículo en inglés) [estudio con ratas; evidencia muy débil]
Circulation 2017: Progreso más lento de la calcificación de la válvula aórtica al suplementar con vitamina K: resultados de un estudio preliminar y prospectivo de intervención (artículo en inglés) [estudio aleatorizado controlado; evidencia moderada] ↩